Veuillez consulter avec votre professionnel de la santé avant de modifier votre régime alimentaire sur la base des informations fournies ici.
Si vous n’avez pas un médecin de famille, vous pouvez [ vous inscrire ici ].
Anatomy and Physiology

Anatomy and Physiology is a dynamic textbook for the two-semester human anatomy and physiology course for life science and allied health majors. The book is organized by body system and covers standard scope and sequence requirements.
More InfoHuman Nutrition

This textbook serves as an introduction to nutrition. The book covers basic concepts in human nutrition, key information about essential nutrients, basic nutritional assessment, and nutrition across the lifespan.
More InfoPrinciples of Nutrition

A great textbook to get started on a journey into the world of health and nutrition. The first focus will be to demonstrate that nutritional science is an evolving field of study, continually being updated and supported by research, studies, and trials.
More InfoMicrobiology
Microbiology covers the scope and sequence requirements for a single-semester microbiology course for non-majors. The book presents the core concepts of microbiology with a focus on applications for careers in allied health. The pedagogical features of the text make the material interesting and accessible while maintaining the career-application focus and scientific rigor inherent in the subject matter.
More InfoChemistry

Chemistry 2e is designed to meet the scope and sequence requirements of the two-semester general chemistry course. The textbook provides an important opportunity for students to learn the core concepts of chemistry and understand how those concepts apply to their lives and the world around them. The book also includes a number of innovative features, including interactive exercises and real-world applications.
More InfoBiology

Biology 2e is designed to cover the scope and sequence requirements of a typical two-semester biology course for science majors. The text provides comprehensive coverage of foundational research and core biology concepts through an evolutionary lens. Biology includes rich features that engage students in scientific inquiry, highlight careers in the biological sciences, and offer everyday applications.
More InfoLes poumons
À la fin de cette section, vous serez en mesure de :
- Décrivez la fonction générale du poumon.
- Résumez le schéma de circulation sanguine associé aux poumons.
- Décrire l’anatomie de l’approvisionnement en sang des poumons.
- Décrire les plèvres des poumons et leur fonction.
Organe majeur du système respiratoire, chaque poumon abrite des structures des zones conductrices et respiratoires. La principale fonction des poumons est d’effectuer l’échange d’oxygène et de dioxyde de carbone avec l’air de l’atmosphère. À cette fin, les poumons échangent les gaz respiratoires à travers une très grande surface épithéliale – environ 70 mètres carrés – qui est hautement perméable aux gaz.
Anatomie générale des poumons
Les poumons sont des organes pairs de forme pyramidale, reliés à la trachée par les bronches droite et gauche ; sur la face inférieure, les poumons sont bordés par le diaphragme. Le diaphragme est le muscle plat, en forme de dôme, situé à la base des poumons et de la cavité thoracique. Les poumons sont entourés par les plèvres, qui sont attachées au médiastin. Le poumon droit est plus court et plus large que le poumon gauche, et le poumon gauche occupe un plus petit volume que le droit. L’échancrure cardiaque est une indentation à la surface du poumon gauche, qui laisse de l’espace pour le cœur (figure 22.13). L’apex du poumon est la région supérieure, tandis que la base est la région opposée, près du diaphragme. La surface costale du poumon borde les côtes. La surface médiastinale est tournée vers la ligne médiane.
Chaque poumon est composé de plus petites unités appelées lobes. Des fissures séparent ces lobes les uns des autres. Le poumon droit est composé de trois lobes : le supérieur, le moyen et l’inférieur. Le poumon gauche est composé de deux lobes : le supérieur et l’inférieur.
Un segment bronchiopulmonaire est une division d’un lobe, et chaque lobe abrite plusieurs segments bronchiopulmonaires. Chaque segment reçoit l’air de sa propre bronche tertiaire et est alimenté en sang par sa propre artère. Certaines maladies pulmonaires affectent généralement un ou plusieurs segments broncho-pulmonaires et, dans certains cas, les segments malades peuvent être enlevés chirurgicalement avec peu d’influence sur les segments voisins. Un lobule pulmonaire est une subdivision formée lorsque les bronches se ramifient en bronchioles. Chaque lobule reçoit sa propre grande bronchiole qui possède de multiples ramifications. Un septum interlobulaire est une paroi, composée de tissu conjonctif, qui sépare les lobules les uns des autres.
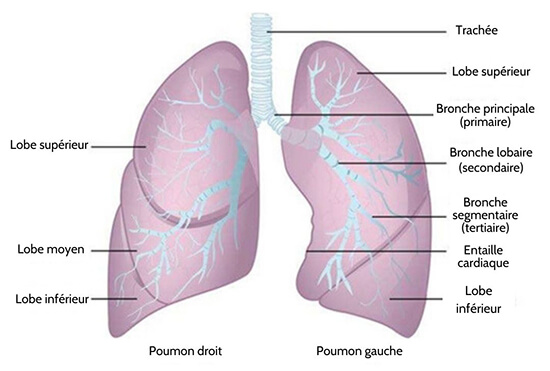
Figure 22.13 Gross Anatomy of the Lungs
L’irrigation sanguine des poumons joue un rôle important dans les échanges gazeux et sert de système de transport des gaz dans tout l’organisme. En outre, l’innervation par les systèmes nerveux parasympathique et sympathique fournit un niveau important de contrôle par la dilatation et la constriction des voies respiratoires.
Innervation nerveuse
La dilatation et la constriction des voies respiratoires sont obtenues par le contrôle nerveux des systèmes nerveux parasympathique et sympathique. Le système parasympathique provoque la bronchoconstriction, tandis que le système nerveux sympathique stimule la bronchodilatation. Des réflexes tels que la toux, et la capacité des poumons à réguler les niveaux d’oxygène et de dioxyde de carbone, résultent également de ce contrôle du système nerveux autonome. Les fibres nerveuses sensorielles proviennent du nerf vague et des deuxième à cinquième ganglions thoraciques. Le plexus pulmonaire est une région de la racine du poumon formée par l’entrée des nerfs au niveau du hile. Les nerfs suivent ensuite les bronches dans les poumons et se ramifient pour innerver les fibres musculaires, les glandes et les vaisseaux sanguins.
Approvisionnement en sang
La principale fonction des poumons est d’effectuer des échanges gazeux, ce qui nécessite du sang provenant de la circulation pulmonaire. Cet apport sanguin contient du sang désoxygéné et se dirige vers les poumons où les érythrocytes, également appelés globules rouges, captent l’oxygène pour le transporter vers les tissus de l’organisme. L’artère pulmonaire est une artère qui naît du tronc pulmonaire et transporte le sang artériel désoxygéné vers les alvéoles. L’artère pulmonaire se ramifie plusieurs fois en suivant les bronches, et chaque branche devient progressivement plus petite en diamètre. Une artériole et une veinule qui l’accompagne alimentent et drainent un lobule pulmonaire. À proximité des alvéoles, les artères pulmonaires deviennent le réseau capillaire pulmonaire. Le réseau capillaire pulmonaire est constitué de minuscules vaisseaux aux parois très fines, dépourvues de fibres musculaires lisses. Les capillaires se ramifient et suivent les bronchioles et la structure des alvéoles. C’est à ce moment que la paroi capillaire rencontre la paroi alvéolaire, créant ainsi la membrane respiratoire. Une fois que le sang est oxygéné, il s’écoule des alvéoles par le biais de multiples veines pulmonaires, qui sortent des poumons par le hile.
Plèvre des poumons
Chaque poumon est enfermé dans une cavité qui est entourée par la plèvre. La plèvre (pluriel = pleurae) est une membrane séreuse qui entoure les poumons. Les plèvres droite et gauche, qui entourent respectivement les poumons droit et gauche, sont séparées par le médiastin. Les plèvres sont constituées de deux couches. La plèvre viscérale est la couche superficielle des poumons, elle s’étend dans les fissures pulmonaires et les borde (figure 22.14). En revanche, la plèvre pariétale est la couche externe qui se raccorde à la paroi thoracique, au médiastin et au diaphragme. Les plèvres viscérale et pariétale sont reliées l’une à l’autre au niveau du hile. La cavité pleurale est l’espace situé entre les couches viscérale et pariétale.
Les plèvres remplissent deux fonctions majeures : Elles produisent du liquide pleural et créent des cavités qui séparent les principaux organes. Le liquide pleural est sécrété par les cellules mésothéliales des deux couches pleurales et sert à lubrifier leurs surfaces. Cette lubrification réduit la friction entre les deux couches afin d’éviter les traumatismes pendant la respiration, et crée une tension de surface qui aide à maintenir la position des poumons contre la paroi thoracique. Cette caractéristique adhésive du liquide pleural permet aux poumons de s’élargir lorsque la paroi thoracique se dilate pendant la ventilation, permettant ainsi aux poumons de se remplir d’air.Les plèvres créent également une division entre les principaux organes qui empêche les interférences dues au mouvement des organes, tout en empêchant la propagation des infections.
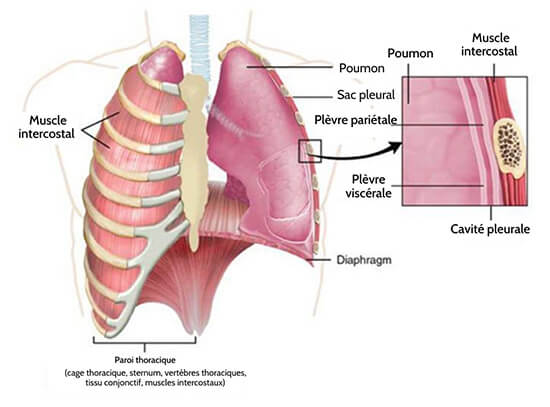
Figure 22.4 Parietal and Visceral Pleurae of the Lungs
CONNEXION au quotidien
Les effets de la fumée secondaire du tabac
La combustion d’une cigarette de tabac crée de multiples composés chimiques qui sont libérés par la fumée principale, inhalée par le fumeur, et par la fumée secondaire, qui est la fumée dégagée par la cigarette en combustion. Il a été démontré par de nombreuses études scientifiques que la fumée secondaire, qui est une combinaison de la fumée secondaire et de la fumée principale exhalée par le fumeur, provoque des maladies. Au moins 40 substances chimiques présentes dans la fumée secondaire ont été identifiées comme ayant un impact négatif sur la santé humaine, entraînant le développement de cancers ou d’autres pathologies, telles que le dysfonctionnement du système immunitaire, la toxicité hépatique, les arythmies cardiaques, l’œdème pulmonaire et le dysfonctionnement neurologique. En outre, il a été constaté que la fumée secondaire contient au moins 250 composés connus pour être toxiques, cancérigènes ou les deux.
Les principales classes de substances cancérigènes présentes dans la fumée secondaire sont les hydrocarbures polyaromatiques (HPA), les N-nitrosamines, les amines aromatiques, le formaldéhyde et l’acétaldéhyde. Le tabac et la fumée secondaire sont considérés comme cancérigènes. L’exposition à la fumée secondaire peut provoquer un cancer du poumon chez des personnes qui ne sont pas elles-mêmes des fumeurs. On estime que le risque de développer un cancer du poumon augmente jusqu’à 30 % chez les non-fumeurs qui vivent avec une personne qui fume à la maison, par rapport aux non-fumeurs qui ne sont pas régulièrement exposés à la fumée secondaire.
Les enfants sont particulièrement touchés par la ¬fumée secondaire¬. Les enfants qui vivent avec une personne qui fume dans la maison ont un plus grand nombre d’infections des voies respiratoires inférieures, qui sont associées à des hospitalisations, et un risque plus élevé de syndrome de mort subite du nourrisson (SMSN). La fumée secondaire à la maison a également été liée à un plus grand nombre d’infections de l’oreille chez les enfants, ainsi qu’à une aggravation des symptômes de l’asthme.
À la fin de cette section, vous serez en mesure de :
- Décrire les mécanismes qui régissent la respiration
- Expliquez comment la pression, le volume et la résistance sont liés.
- Citez les étapes de la ventilation pulmonaire
- Discutez des facteurs physiques liés à la respiration
- Discutez de la signification du volume et des capacités respiratoires
- Définir la fréquence respiratoire
- Décrire les mécanismes de contrôle de la respiration
- Décrivez les centres respiratoires du bulbe rachidien.
- Décrire les centres respiratoires de l’apophyse
- Discutez des facteurs qui peuvent influencer la fréquence respiratoire
Ventilation pulmonaire
La ventilation pulmonaire est l’acte de respirer, qui peut être décrit comme le mouvement de l’air entrant et sortant des poumons. Les principaux mécanismes qui régissent la ventilation pulmonaire sont la pression atmosphérique (Patm), la pression de l’air dans les alvéoles, appelée pression intra-alvéolaire (Palv), et la pression dans la cavité pleurale, appelée pression intra-pleurale (Pip).
La ventilation pulmonaire dépend de trois types de pression : atmosphérique, intra-alvéolaire et intrapleurale. La pression atmosphérique est la force exercée par les gaz présents dans l’air entourant une surface donnée, telle que le corps. La pression atmosphérique peut être exprimée en termes d’unité d’atmosphère, abrégée en atm, ou en millimètres de mercure (mm Hg).
Un atm est égal à 760 mm Hg, qui est la pression atmosphérique au niveau de la mer. En général, pour la respiration, on parle d’autres valeurs de pression par rapport à la pression atmosphérique. Par conséquent, une pression négative est une pression inférieure à la pression atmosphérique, tandis qu’une pression positive est une pression supérieure à la pression atmosphérique. Une pression qui est égale à la pression atmosphérique est exprimée par zéro.
La pression intra-alvéolaire (pression intrapulmonaire) est la pression de l’air à l’intérieur des alvéoles, qui varie au cours des différentes phases de la respiration (Figure 22.16). Les alvéoles étant reliées à l’atmosphère par les tubes des voies respiratoires (comme les récipients de deux et un litre dans l’exemple ci-dessus), la pression intrapulmonaire des alvéoles est toujours égale à la pression atmosphérique.
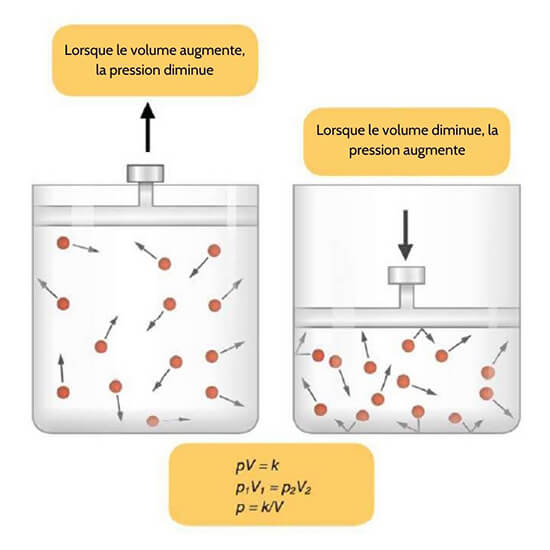
Figure 22.15 Loi de Boyle Dans un gaz, la pression augmente lorsque le volume diminue.
Des forces concurrentes à l’intérieur du thorax provoquent la formation de la pression intrapleurale négative. L’une de ces forces est liée à l’élasticité des poumons eux-mêmes – le tissu élastique tire les poumons vers l’intérieur, à l’écart de la paroi thoracique. La tension superficielle du liquide alvéolaire, qui est principalement de l’eau, crée également une traction vers l’intérieur du tissu pulmonaire. Cette tension des poumons vers l’intérieur est contrecarrée par les forces opposées du liquide pleural et de la paroi thoracique. La tension de surface dans la cavité pleurale tire les poumons vers l’extérieur.
Une quantité trop importante ou trop faible de liquide pleural entraverait la réaction de la pression intrapleurale négative. Par conséquent, son niveau doit être étroitement surveillé par les cellules mésothéliales et drainé par le système lymphatique.
Mécanismes de la respiration
Les pressions intra-alvéolaire et intrapleurale dépendent de certaines caractéristiques physiques du poumon. Cependant, la capacité à respirer – à faire entrer de l’air dans les poumons pendant l’inspiration et à faire sortir de l’air des poumons pendant l’expiration – dépend de la pression de l’atmosphère et de la pression de l’air à l’intérieur des poumons.
Rapports de pression
L’inspiration (ou inhalation) et l’expiration (ou exhalation) dépendent des différences de pression entre l’atmosphère et les poumons. Dans un gaz, la pression est une force créée par le mouvement des molécules de gaz qui sont confinées. Par exemple, un certain nombre de molécules de gaz dans un récipient de deux litres a plus de place que le même nombre de molécules de gaz dans un récipient d’un litre (figure 22.15).
Dans ce cas, la force exercée par le mouvement des molécules de gaz contre les parois du récipient de deux litres est inférieure à la force exercée par les molécules de gaz dans le récipient d’un litre. Par conséquent, la pression est plus faible dans le récipient de deux litres et plus élevée dans le récipient d’un litre. À température constante, la modification du volume occupé par le gaz modifie la pression, tout comme la modification du nombre de molécules de gaz. La loi de Boyle décrit la relation entre le volume et la pression d’un gaz à température constante. Boyle a découvert que la pression d’un gaz est inversement proportionnelle à son volume : Si le volume augmente, la pression diminue. De même, si le volume diminue, la pression augmente.
La pression et le volume sont inversement proportionnels (P = k/V). Par conséquent, la pression dans le récipient d’un litre (la moitié du volume du récipient de deux litres) serait le double de la pression dans le récipient de deux litres. Dans cette formule, P1 représente la pression initiale et V1 représente le volume initial, tandis que la pression et le volume finaux sont représentés par P2 et V2, respectivement. La loi de Boyle s’exprime par la formule suivante :
P1V1 = P2V2
Si les récipients de deux et un litre étaient reliés par un tube et que le volume de l’un des récipients était modifié, les gaz passeraient d’une pression plus élevée (volume inférieur) à une pression plus faible (volume supérieur). La pression intrapleurale est la pression de l’air à l’intérieur de la cavité pleurale, entre les plèvres viscérale et pariétale. Comme la pression intra-alvéolaire, la pression intrapleurale varie également au cours des différentes phases de la respiration.
Cependant, en raison de certaines caractéristiques des poumons, la pression intrapleurale est toujours inférieure ou négative à la pression intra-alvéolaire (et donc aussi à la pression atmosphérique). Bien qu’elle fluctue pendant l’inspiration et l’expiration, la pression intrapleurale reste d’environ -4 mm Hg pendant tout le cycle respiratoire.
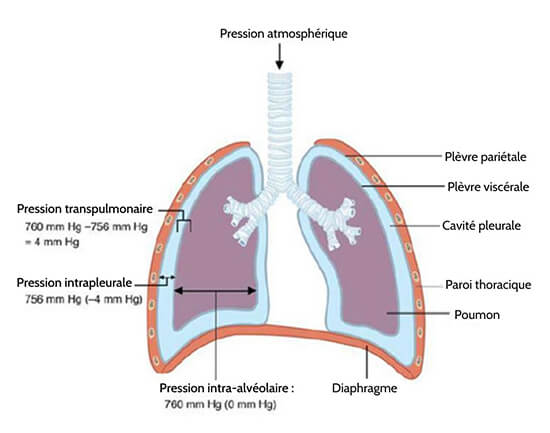
Figure 22.16 Relations entre les pressions intra-pulmonaire et lntrapleurale. La pression intra-alvéolaire change pendant les différentes phases du cycle. Elle s’égalise à 760 mm Hg mais ne reste pas à 760 mm Hg.
Comme la plèvre pariétale est attachée à la paroi thoracique, l’élasticité naturelle de cette dernière s’oppose à la traction vers l’intérieur des poumons. Au final, la traction vers l’extérieur est légèrement supérieure à la traction vers l’intérieur, ce qui crée la pression intrapleurale de -4 mm Hg par rapport à la ¬pression intra-alvéolaire. La pression transpulmonaire est la différence entre les pressions intrapleurale et intra-alvéolaire, et elle détermine la taille des poumons. Une pression transpulmonaire plus élevée correspond à un poumon plus grand.
Facteurs physiques affectant la ventilation
Outre les différences de pression, la respiration dépend également de la contraction et de la relaxation des fibres musculaires du diaphragme et du thorax. Les poumons eux-mêmes sont passifs pendant la respiration, ce qui signifie qu’ils ne participent pas à la création du mouvement qui favorise l’inspiration et l’expiration. Cela est dû à la nature adhésive du liquide pleural, qui permet aux poumons d’être tirés vers l’extérieur lorsque la paroi thoracique se déplace pendant l’inspiration.
Le recul de la paroi thoracique pendant l’expiration entraîne la compression des poumons. La contraction et la relaxation du diaphragme et des muscles intercostaux (situés entre les côtes) sont à l’origine de la plupart des changements de pression qui résultent de l’inspiration et de l’expiration. Ces mouvements musculaires et les changements de pression qui s’ensuivent entraînent l’entrée ou la sortie de l’air des poumons. D’autres caractéristiques des poumons influencent l’effort qui doit être déployé pour ventiler. La résistance est une force qui ralentit le mouvement, dans ce cas, le flux de gaz.
La taille des voies respiratoires est le principal facteur affectant la résistance. Un petit diamètre tubulaire force l’air à traverser un espace plus petit, ce qui entraîne davantage de collisions des molécules d’air avec les parois des voies respiratoires. La formule suivante permet de décrire la relation entre la résistance des voies respiratoires et les changements de pression :
F = ΔP / R
Comme indiqué précédemment, il existe une tension superficielle à l’intérieur des alvéoles causée par l’eau présente dans la paroi des alvéoles. Cette tension superficielle tend à inhiber l’expansion des alvéoles. Cependant, le surfactant pulmonaire sécrété par les cellules alvéolaires de type II se mélange à cette eau et contribue à réduire cette tension superficielle. Sans surfactant pulmonaire, les alvéoles s’effondreraient pendant l’expiration.
La compliance de la paroi thoracique est la capacité de la paroi thoracique à s’étirer lorsqu’elle est soumise à une pression. Cela peut également affecter l’effort déployé dans le processus de respiration. Pour que l’inspiration ait lieu, la cavité thoracique doit se dilater. L’expansion de la cavité thoracique influence directement la capacité d’expansion des poumons. Si les tissus de la paroi thoracique ne sont pas très souples, il sera difficile de dilater le thorax pour augmenter la taille des poumons.
Ventilation pulmonaire
La différence de pression entraîne la ventilation pulmonaire car l’air s’écoule selon un gradient de pression, c’est-à-dire que l’air s’écoule d’une zone de haute pression vers une zone de basse pression. L’air entre dans les poumons en grande partie en raison d’une différence de pression ; la pression atmosphérique est supérieure à la pression intra-alvéolaire, et la pression intra-alvéolaire est supérieure à la pression intra-pleurale. L’air s’écoule des poumons pendant l’expiration selon le même principe ; la pression à l’intérieur des poumons devient supérieure à la pression atmosphérique. La ventilation pulmonaire comprend deux étapes principales : l’inspiration et l’expiration. L’inspiration est le processus qui fait entrer l’air dans les poumons, et l’expiration est le processus qui fait sortir l’air des poumons (figure 22.17).
Un cycle respiratoire est une séquence d’inspiration et d’expiration. En général, deux groupes de muscles sont utilisés pendant l’inspiration normale : le diaphragme et les muscles intercostaux externes. D’autres muscles peuvent être utilisés si une plus grande respiration est nécessaire. Lorsque le diaphragme se contracte, il se déplace vers le bas, vers la cavité abdominale, créant ainsi une cavité thoracique plus large et plus d’espace pour les poumons. La contraction des muscles intercostaux externes déplace les côtes vers le haut et vers l’extérieur, entraînant l’expansion de la cage thoracique, ce qui augmente le volume de la cavité thoracique.
En raison de la force adhésive du liquide pleural, l’expansion de la cavité thoracique oblige les poumons à s’étirer et à se dilater également. Cette augmentation de volume entraîne une diminution de la pression intra-alvéolaire, créant une pression inférieure à la pression atmosphérique. Il en résulte un gradient de pression qui pousse l’air dans les poumons. Le processus d’expiration normal est passif, ce qui signifie que l’énergie n’est pas nécessaire pour pousser l’air hors des poumons. Au lieu de cela, l’élasticité du tissu pulmonaire entraîne le recul du poumon, tandis que le diaphragme et les muscles intercostaux se détendent après l’inspiration. À leur tour, la cavité thoracique et les poumons diminuent de volume, ce qui entraîne une augmentation de la pression intrapulmonaire. La pression intrapulmonaire s’élève au-dessus de la pression atmosphérique, créant un gradient de pression qui fait que l’air quitte les poumons.
Il existe différents types, ou modes, de respiration qui nécessitent un processus légèrement différent pour permettre l’inspiration et l’expiration. La respiration calme, également connue sous le nom d’eupnée, est un mode de respiration qui se produit au repos et ne nécessite pas la pensée cognitive de l’individu. Pendant la respiration calme, le diaphragme et les intercostaux externes doivent se contracter. Une respiration profonde, également appelée respiration diaphragmatique, nécessite la contraction du diaphragme. Lorsque le diaphragme se relâche, l’air quitte passivement les poumons. Une respiration peu profonde, appelée respiration costale, nécessite la contraction des muscles intercostaux. Lorsque les muscles intercostaux se relâchent, l’air quitte passivement les poumons.
En revanche, la respiration forcée, également appelée hyperpnée, est un mode de respiration qui peut se produire lors d’un exercice physique ou d’actions nécessitant une manipulation active de la respiration, comme le chant. Pendant la respiration forcée, l’inspiration et l’expiration se produisent toutes deux en raison de contractions musculaires. En plus de la contraction du diaphragme et des muscles intercostaux, d’autres muscles accessoires doivent également se contracter. Pendant l’inspiration forcée, les muscles du cou, y compris les scalènes, se contractent et soulèvent la paroi thoracique, augmentant ainsi le volume des poumons. Pendant l’expiration forcée, les muscles accessoires de l’abdomen, y compris les obliques, se contractent, poussant les organes abdominaux vers le haut contre le diaphragme. Cela contribue à pousser le diaphragme plus loin dans le thorax, ce qui permet d’expulser davantage d’air. De plus, les muscles accessoires (principalement les intercostaux internes) aident à comprimer la cage thoracique, ce qui réduit également le volume de la cavité thoracique.
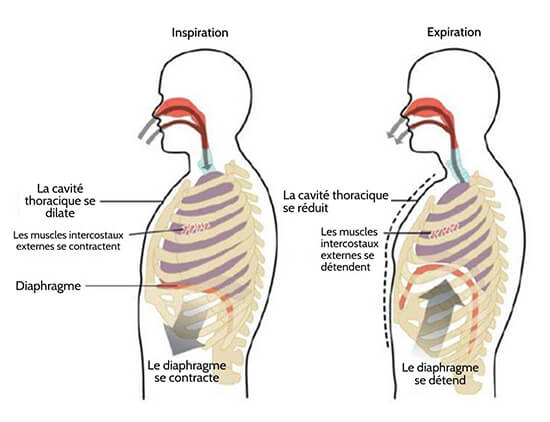
Figure 22.17 L’inspiration et l’expiration sont dues à l’expansion et à la contraction de la cavité thoracique, respectivement.
Volumes et capacités respiratoires
Le volume respiratoire est le terme utilisé pour désigner les différents volumes d’air déplacés par les poumons ou associés à ceux-ci à un moment donné du cycle respiratoire. Il existe quatre grands types de volumes respiratoires : le volume courant, le volume résiduel, la réserve inspiratoire et la réserve expiratoire (Figure 22.18). Le volume courant (VC) est la quantité d’air qui entre normalement dans les poumons lors d’une respiration calme, soit environ 500 millilitres pour les hommes. Le volume de réserve expiratoire (VRE) est la quantité d’air que vous pouvez expirer avec force au-delà d’une expiration tidale normale, jusqu’à 1200 millilitres pour les hommes.
Le volume inspiratoire (VRI) est produit par une inhalation profonde, après une inspiration tidale. C’est le volume supplémentaire qui peut être amené dans les poumons lors d’une inspiration forcée. Le volume résiduel (VR) est l’air qui reste dans les poumons si l’on expire le plus d’air possible. Le volume résiduel facilite la respiration en empêchant les alvéoles de s’effondrer. Le volume respiratoire dépend de divers facteurs, et la mesure des différents types de volumes respiratoires peut fournir des indices importants sur la santé respiratoire d’une personne (figure 22.19).
La capacité respiratoire est la combinaison de deux ou plusieurs volumes sélectionnés, qui décrit en outre la quantité d’air dans les poumons pendant un temps donné. Par exemple, la capacité pulmonaire totale (CPT) est la somme de tous les volumes pulmonaires (TY, VRE, VRI et VR), ce qui représente la quantité totale d’air qu’une personne peut contenir dans ses poumons après une inhalation puissante. La CV est d’environ 6000 ml pour les hommes, et d’environ 4200 ml pour les femmes. La capacité vitale (CV) est la quantité d’air qu’une personne peut faire entrer ou sortir de ses poumons. Elle est la somme de tous les volumes, à l’exception du volume résiduel (VT, VRE et VRI), qui se situe entre 4000 et 5000 millilitres.
La capacité inspiratoire (CI) est la quantité maximale d’air qui peut être inhalée après une expiration tidale normale ; elle est la somme du volume courant et du volume de réserve inspiratoire. D’autre part, la capacité résiduelle fonctionnelle (CRF) est la quantité d’air qui reste dans le poumon après une expiration tidale normale ; elle est la somme du volume de réserve expiratoire et du volume résiduel (voir figure 22.18). En plus de l’air qui crée les volumes respiratoires, le système respiratoire contient également un espace mort anatomique, c’est-à-dire de l’air présent dans les voies respiratoires qui n’atteint jamais les alvéoles et ne participe donc jamais aux échanges gazeux.
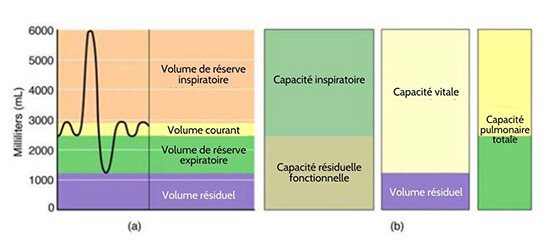
Figure 22.18 Volumes et capacités respiratoires Ces deux graphiques montrent (a) les volumes respiratoires et (b) la combinaison des volumes qui donne la capacité respiratoire.
L’espace mort alvéolaire concerne l’air présent dans les alvéoles qui sont incapables de fonctionner, comme celles qui sont affectées par une maladie ou un flux sanguin anormal. L’espace mort total correspond à l’espace mort anatomique et à l’espace mort alvéolaire réunis, et représente tout l’air du système respiratoire qui n’est pas utilisé dans le processus d’échange gazeux.
| Test de fonction pulmonaire | Instrument | Mesures | Fonction |
| Spirométrie | Spiromètre | Capacité vitale forcée (CVF) | Volume d’air expiré après une inhalation maximale. |
| Spirométrie | Spiromètre | Volume expiratoire forcé (VEMS) | Volume d’air expiré au cours d’une respiration forcée |
| Spirométrie | Spiromètre | Débit expiratoire forcé, 25-75%. | Flux d’air au milieu de l’expiration |
| Spirométrie | Spiromètre | Débit expiratoire maximal (DEP) | Taux d’exhalation |
| Spirométrie | Spiromètre | Ventilation volontaire maximale (VVM) | Volume d’air pouvant être inspiré et expiré en 1 minute |
| Spirométrie | Spiromètre | Capacité vitale lente (CVL) | Volume d’air qui peut être lentement expiré après avoir inhalé au-delà du volume courant. |
| Spirométrie | Spiromètre | Capacité pulmonaire totale (CPT) | Volume d’air dans les poumons après une inspiration maximale |
| Spirométrie | Spiromètre | Capacité résiduelle fonctionnelle (CRF) | Volume d’air restant dans les poumons après une expiration normale. |
| Spirométrie | Spiromètre | Volume résiduel (VR) | Volume d’air dans les poumons après une expiration maximale |
| Spirométrie | Spiromètre | Capacité pulmonaire totale (CPT) | Volume maximal d’air que les poumons peuvent contenir |
| Spirométrie | Spiromètre | Volume de réserve expiratoire (VRE) | Le volume d’air qui peut être expiré au-delà de l’expiration normale. |
| Diffusion de gaz | Analyseur de gaz du sang | Gaz du sang artériel | Concentration d’oxygène et de dioxyde de carbone dans le sang |
| Figure 22.19 Test de la fonction pulmonaire | |||
Informations complémentaires
Regardez quelques vidéos pour en savoir plus sur les volumes pulmonaires et les spiromètres.
https://www.youtube.com/results?search_query=spirometry+test
Fréquence respiratoire et contrôle de la ventilation
La respiration se fait généralement sans réfléchir, bien que vous puissiez parfois la contrôler consciemment, comme lorsque vous nagez sous l’eau, chantez une chanson ou faites des bulles. La fréquence respiratoire est le nombre total de respirations, ou cycles respiratoires, qui se produisent chaque minute. La fréquence respiratoire peut être un indicateur important de maladie, car elle peut augmenter ou diminuer au cours d’une maladie ou d’un état pathologique. La fréquence respiratoire est contrôlée par le centre respiratoire situé dans le bulbe rachidien du cerveau, qui réagit principalement aux variations des taux de dioxyde de carbone, d’oxygène et de pH dans le sang.
La fréquence respiratoire normale d’un enfant diminue de la naissance à l’adolescence. Un enfant de moins d’un an a une fréquence respiratoire normale comprise entre 30 et 60 respirations par minute, mais vers l’âge de 10 ans, la fréquence normale est plus proche de 18 à 30 respirations. À l’adolescence, la fréquence respiratoire normale est similaire à celle des adultes, soit 12 à 18 respirations par minute.
Centres de contrôle de la ventilation
Le contrôle de la ventilation est une interaction complexe entre plusieurs régions du cerveau qui signalent aux muscles utilisés dans la ventilation pulmonaire de se contracter (‘Tableau 22.1’). Le résultat est généralement un taux de ventilation rythmique et constant qui fournit à l’organisme des quantités suffisantes d’oxygène, tout en éliminant adéquatement le dioxyde de carbone.
Les neurones qui innervent les muscles du système respiratoire sont responsables du contrôle et de la régulation de la ventilation pulmonaire. Les principaux centres cérébraux impliqués dans la ventilation pulmonaire sont le bulbe rachidien et le groupe respiratoire pontin (figure 22.20).
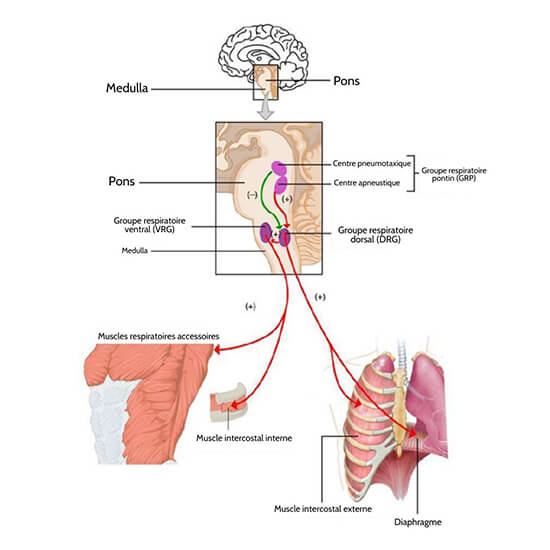
Figure 22.20 Les centres respiratoires du cerveau
Le bulbe rachidien contient le groupe respiratoire dorsal (DRG) et le groupe respiratoire ventral (VRG). Le DRG participe au maintien d’un rythme respiratoire constant en stimulant la contraction du diaphragme et des muscles intercostaux, ce qui entraîne l’inspiration. Lorsque l’activité du DRG cesse, il ne stimule plus la contraction du diaphragme et des muscles intercostaux, ce qui leur permet de se détendre, entraînant l’expiration. Le VRG est impliqué dans la respiration forcée, car les neurones du VRG stimulent la contraction des muscles accessoires impliqués dans la respiration forcée, ce qui entraîne une inspiration forcée, ainsi que la contraction des muscles accessoires impliqués dans l’expiration forcée.
Le deuxième centre respiratoire du cerveau est situé dans la protubérance, appelé groupe respiratoire pontin, et se compose des centres apneustique et pneumotaxique. Le centre apneustique est un double groupe de corps cellulaires neuronaux qui stimulent les neurones du DRG, contrôlant la profondeur de l’inspiration, en particulier pour la respiration profonde. Le centre pneumotaxique est un réseau de neurones qui inhibe l’activité des neurones du DRG, permettant la relaxation après l’inspiration, et contrôlant ainsi le rythme général.
Résumé de la réglementation sur la ventilation |
|
| Composant du système | Fonction |
| Rentier respiratoire médullaire | Fixe le rythme de base de la respiration |
| Groupe respiratoire ventral (VRG) | Génère le rythme respiratoire et intègre les données qui arrivent dans la moelle. |
| Groupe respiratoire dorsal (DRG) | Intègre les données provenant des récepteurs d’étirement et des chimiorécepteurs de la périphérie. |
| Groupe respiratoire pontin (PRG) | Influence et modifie les fonctions du bulbe rachidien. |
| Corps aortique | Surveille la PC02, la P02 et le pH du sang. |
| Corps de la carotide | Surveille la PC02, la P02 et le pH du sang. |
| Hypothalamus | Surveille l’état émotionnel et la température corporelle |
| Zones corticales du cerveau | Contrôle de la respiration volontaire |
| Propriocepteurs | Envoyer des impulsions concernant les mouvements des articulations et des muscles |
| Réflexes d’irritation pulmonaire | Protéger les zones respiratoires du système contre les matières étrangères. |
| Réflexe de gonflement | Protège les poumons d’un gonflement excessif. |
| Table 22.1 | |
La fréquence respiratoire et la profondeur de l’inspiration sont régulées par le bulbe rachidien et le cône ; toutefois, ces régions du cerveau le font en réponse à des stimuli systémiques. Il s’agit d’une relation dose-réponse, à rétroaction négative, dans laquelle plus le stimulus est important, plus la réponse est grande. Ainsi, l’augmentation des stimuli entraîne une respiration forcée. De multiples facteurs systémiques sont impliqués dans la stimulation du cerveau pour produire une ventilation pulmonaire.
Le principal facteur qui stimule le bulbe rachidien et l’apophyse à produire la respiration n’est étonnamment pas la concentration d’oxygène, mais plutôt la concentration de dioxyde de carbone dans le sang. Comme vous vous en souvenez, le dioxyde de carbone est un déchet de la respiration cellulaire et peut être toxique. Les concentrations de substances chimiques sont détectées par des chimiorécepteurs. Un chimiorécepteur central est l’un des récepteurs spécialisés situés dans le cerveau et le tronc cérébral, tandis qu’un chimiorécepteur périphérique est l’un des récepteurs spécialisés situés dans les artères carotides et la crosse aortique. Les changements de concentration de certaines substances, telles que le dioxyde de carbone ou les ions hydrogène, stimulent ces récepteurs qui, à leur tour, signalent les centres respiratoires du cerveau. Dans le cas du dioxyde de carbone, lorsque la concentration de CO2 dans le sang augmente, il se diffuse facilement à travers la barrière hémato-encéphalique, où il s’accumule dans le liquide extracellulaire.
L’augmentation des niveaux de dioxyde de carbone entraîne une augmentation des niveaux d’ions hydrogène, ce qui diminue le pH. L’augmentation des ions hydrogène dans le cerveau déclenche les chimiorécepteurs centraux pour stimuler les centres respiratoires afin de déclencher la contraction du diaphragme et des muscles intercostaux. En conséquence, la fréquence et la profondeur de la respiration augmentent, permettant l’expulsion d’une plus grande quantité de dioxyde de carbone, ce qui fait entrer et sortir plus d’air des poumons, favorisant ainsi une réduction des taux sanguins de dioxyde de carbone, et donc d’ions hydrogène, dans le sang. À l’inverse, de faibles niveaux de dioxyde de carbone dans le sang entraînent de faibles niveaux d’ions hydrogène dans le cerveau, ce qui entraîne une diminution de la fréquence et de la profondeur de la ventilation pulmonaire, produisant une respiration superficielle et lente.
Un autre facteur qui influence l’activité respiratoire du cerveau est la concentration artérielle systémique d’ions hydrogène. L’augmentation des niveaux de dioxyde de carbone peut entraîner une augmentation des niveaux de H+, comme mentionné ci-dessus, ainsi que d’autres activités métaboliques, comme l’accumulation d’acide lactique après un exercice intense. Les chimiorécepteurs périphériques de la crosse aortique et des artères carotides détectent les niveaux artériels d’ions hydrogène. Lorsque les chimiorécepteurs périphériques détectent des niveaux de pH décroissants, ou plus acides, ils stimulent une augmentation de la ventilation afin d’éliminer plus rapidement le dioxyde de carbone du sang. L’élimination du dioxyde de carbone du sang contribue à réduire les ions hydrogène, augmentant ainsi le pH systémique.
Les niveaux d’oxygène dans le sang sont également importants pour influencer la fréquence respiratoire. Les chimiorécepteurs périphériques sont responsables de la détection des changements importants des niveaux d’oxygène dans le sang. Si le taux d’oxygène sanguin devient très faible – environ 60 mm Hg ou moins – les chimiorécepteurs périphériques stimulent une augmentation de l’activité respiratoire. Les chimiorécepteurs sont uniquement capables de détecter les molécules d’oxygène dissoutes, et non l’oxygène lié à l’hémoglobine. Comme vous vous en souvenez, la majorité de l’oxygène est liée à l’hémoglobine ; lorsque les niveaux d’oxygène dissous diminuent, l’hémoglobine libère de l’oxygène. Par conséquent, une baisse importante du taux d’oxygène est nécessaire pour stimuler les chimiorécepteurs de la crosse aortique et des artères carotides.
L’hypothalamus et d’autres régions du cerveau associées au système limbique jouent également un rôle dans la régulation de la respiration en interagissant avec les centres respiratoires. L’hypothalamus et d’autres régions associées au système limbique sont impliqués dans la régulation de la respiration en réponse aux émotions, à la douleur et à la température. Par exemple, une augmentation de la température corporelle entraîne une augmentation de la fréquence respiratoire. Un sentiment d’excitation ou la réaction de lutte ou de fuite entraîneront également une augmentation de la fréquence respiratoire.
Système respiratoire : Apnée du sommeil
L’apnée du sommeil est un trouble chronique qui peut survenir chez les enfants ou les adultes et qui se caractérise par l’arrêt de la respiration pendant le sommeil. Ces épisodes peuvent durer quelques secondes ou plusieurs minutes, et peuvent différer dans la fréquence à laquelle ils sont vécus. L’apnée du sommeil entraîne un mauvais sommeil, qui se traduit par les symptômes suivants : fatigue, siestes nocturnes, irritabilité, troubles de la mémoire et maux de tête matinaux. En outre, de nombreuses personnes souffrant d’apnée du sommeil ont la gorge sèche le matin au réveil, ce qui peut être dû à un ronflement excessif.
Il existe deux types d’apnée du sommeil : l’apnée obstructive du sommeil et l’apnée centrale du sommeil. L’apnée obstructive du sommeil est causée par une obstruction des voies respiratoires pendant le sommeil, qui peut se produire à différents endroits des voies respiratoires, selon la cause sous-jacente de l’obstruction.
Par exemple, les muscles de la langue et de la gorge de certaines personnes souffrant d’apnée obstructive du sommeil peuvent se détendre excessivement, ce qui fait que les muscles poussent dans les voies respiratoires. Un autre exemple est l’obésité, qui est un facteur de risque connu d’apnée du sommeil, car l’excès de tissu adipeux dans la région du cou peut pousser les tissus mous vers la lumière des voies respiratoires, provoquant un rétrécissement de la trachée. Dans l’apnée centrale du sommeil, les centres respiratoires du cerveau ne répondent pas correctement à l’augmentation du taux de dioxyde de carbone et ne stimulent donc pas régulièrement la contraction du diaphragme et des muscles intercostaux. Par conséquent, l’inspiration ne se produit pas et la respiration s’arrête pendant une courte période.
Dans certains cas, la cause de l’apnée centrale du sommeil est inconnue. Cependant, certaines conditions médicales, telles que l’accident vasculaire cérébral et l’insuffisance cardiaque congestive, peuvent causer des dommages au pons ou au bulbe rachidien. En outre, certains agents pharmacologiques, comme la morphine, peuvent affecter les centres respiratoires, entraînant une diminution de la fréquence respiratoire. Les symptômes de l’apnée centrale du sommeil sont similaires à ceux de l’apnée obstructive du sommeil. Le diagnostic de l’apnée du sommeil est généralement posé lors d’une étude du sommeil, au cours de laquelle le patient est suivi dans un laboratoire du sommeil pendant plusieurs nuits. Les niveaux d’oxygène dans le sang, la fréquence cardiaque, la fréquence respiratoire et la pression artérielle du patient sont surveillés, tout comme l’activité cérébrale et le volume d’air inspiré et expiré.
Le traitement de l’apnée du sommeil comprend généralement l’utilisation d’un appareil à pression positive continue (PPC) pendant le sommeil. L’appareil CPAP est muni d’un masque qui recouvre le nez, ou le nez et la bouche, et force l’air dans les voies respiratoires à intervalles réguliers. Cet air sous pression peut aider à forcer doucement les voies respiratoires à rester ouvertes, permettant ainsi une ventilation plus normale. D’autres traitements comprennent des changements de style de vie pour réduire le poids, éliminer l’alcool et d’autres médicaments favorisant l’apnée du sommeil, et des changements de position de sommeil. En plus de ces traitements, les patients souffrant d’apnée centrale du sommeil peuvent avoir besoin d’un supplément d’oxygène pendant leur sommeil.
- Comparer la composition de l’air atmosphérique et de l’air alvéolaire.
- Décrire les mécanismes qui régissent les échanges gazeux.
- Discutez de l’importance d’une ventilation et d’une perfusion suffisantes, et de la manière dont l’organisme s’adapte lorsqu’elles sont insuffisantes.
- Discutez du processus de la respiration externe.
- Décrivez le processus de la respiration interne.
L’objectif du système respiratoire est d’effectuer des échanges gazeux. La ventilation pulmonaire fournit de l’air aux alvéoles pour ce processus d’échange gazeux. Au niveau de la membrane respiratoire, où les parois alvéolaires et capillaires se rencontrent, les gaz traversent les membranes, l’oxygène entrant dans la circulation sanguine et le dioxyde de carbone en sortant. C’est grâce à ce mécanisme que le sang est oxygéné et que le dioxyde de carbone, le déchet de la respiration cellulaire, est éliminé du corps.
Échange gazeux : Afin de comprendre les mécanismes de l’échange gazeux dans le poumon, il est important de comprendre les principes sous-jacents des gaz et de leur comportement. En plus de la loi de Boyle, plusieurs autres lois sur les gaz aident à décrire le comportement des gaz.
Pressions partielles des gaz atmosphériques |
||
| Gaz | Composition totale | Pression partielle |
| Azote (N2) | 78.6 % | 597.4 mm Hg |
| Oxygène (O2) | 20.9 % | 158.8 mm Hg |
| Eau (H2O) | 0.4 % | 3.0 mm Hg |
| Dioxyde de carbone (CO2) | 0.04 % | 0.3 mm Hg |
| Autres | 0.06 % | 0.5 mm Hg |
| Composition totale / pression atmosphérique totale | 100% | 760.0 mm Hg |
| Table 22.2 | ||
Lois sur les gaz et composition de l’air
Les molécules de gaz exercent une force sur les surfaces avec lesquelles elles sont en contact ; cette force est appelée pression. Dans les systèmes naturels, les gaz sont normalement présents sous la forme d’un mélange de différents types de molécules. Par exemple, l’atmosphère est constituée d’oxygène, d’azote, de dioxyde de carbone et d’autres molécules gazeuses, et ce mélange gazeux exerce une certaine pression appelée pression atmosphérique (tableau 22.2). La pression partielle est la pression d’un seul type de gaz dans un mélange de gaz. Par exemple, dans l’atmosphère, l’oxygène exerce une pression partielle et l’azote une autre pression partielle, indépendante de la pression partielle de l’oxygène (figure 22.21). La pression totale est la somme de toutes les pressions partielles d’un mélange gazeux.
La loi de Dalton décrit le comportement des gaz non réactifs dans un mélange gazeux et stipule qu’un type de gaz spécifique dans un mélange exerce sa propre pression ; ainsi, la pression totale exercée par un mélange de gaz est la somme des pressions partielles des gaz dans le mélange. La pression partielle est extrêmement importante pour prédire le mouvement des gaz. Rappelez-vous que les gaz ont tendance à égaliser leur pression dans deux régions qui sont reliées. Un gaz se déplacera d’une zone où sa pression partielle est plus élevée vers une zone où sa pression partielle est plus faible. En outre, plus la différence de pression partielle entre les deux zones est grande, plus le mouvement des gaz est rapide.

Figure 22.21 Pressions partielles et totales d’un gaz La pression partielle est la force exercée par un gaz. La somme des pressions partielles de tous les gaz d’un mélange est égale à la pression totale.
Solubilité des gaz dans les liquides
La loi de Henry décrit le comportement des gaz lorsqu’ils entrent en contact avec un liquide, tel que le sang. La loi de Henry stipule que la concentration de gaz dans un liquide est directement proportionnelle à la solubilité et à la pression partielle de ce gaz. Plus la pression partielle du gaz est élevée, plus le nombre de molécules de gaz qui se dissolvent dans le liquide est important. La concentration d’un gaz dans un liquide dépend également de la solubilité du gaz dans le liquide.
Par exemple, bien que l’azote soit présent dans l’atmosphère, très peu d’azote se dissout dans le sang, car la solubilité de l’azote dans le sang est très faible.La composition de l’air comprimé que les plongeurs respirent fait que l’azote a une pression partielle plus élevée que la normale, ce qui fait qu’il se dissout dans le sang en plus grande quantité que la normale. Une trop grande quantité d’azote dans la circulation sanguine entraîne un état grave qui peut être fatal s’il n’est pas corrigé. Les molécules de gaz établissent un équilibre entre les molécules dissoutes dans le liquide et celles de l’air.
La composition de l’air dans l’atmosphère et dans les alvéoles diffère. Dans les deux cas, la concentration relative des gaz est la suivante : azote > oxygène > vapeur d’eau > dioxyde de carbone. La quantité de vapeur d’eau présente dans l’air alvéolaire est supérieure à celle de l’air atmosphérique (Tableau 22.3). Rappelons que le système respiratoire fonctionne pour humidifier l’air entrant, ce qui fait que l’air présent dans les alvéoles contient une plus grande quantité de vapeur d’eau que l’air atmosphérique. En outre, l’air alvéolaire contient une plus grande quantité de dioxyde de carbone et moins d’oxygène que l’air atmosphérique.
Cela n’est pas surprenant, car les échanges gazeux éliminent l’oxygène et ajoutent du dioxyde de carbone à l’air alvéolaire. La respiration profonde et la respiration forcée modifient la composition de l’air alvéolaire plus rapidement que lors d’une respiration calme. En conséquence, les pressions partielles de l’oxygène et du dioxyde de carbone changent, ce qui affecte le processus de diffusion qui déplace ces matériaux à travers la membrane. Ainsi, l’oxygène entre dans le sang et le dioxyde de carbone en sort plus rapidement.
Ventilation et perfusion
Deux aspects importants des échanges gazeux dans le poumon sont la ventilation et la perfusion. La ventilation est le mouvement de l’air entrant et sortant des poumons, et la perfusion est le flux sanguin dans les capillaires pulmonaires. Pour que les échanges gazeux soient efficaces, les volumes impliqués dans la ventilation et la perfusion doivent être compatibles. Toutefois, des facteurs tels que les effets de la gravité régionale sur le sang, l’obstruction des canaux alvéolaires ou une maladie peuvent entraîner un déséquilibre entre la ventilation et la perfusion.
La pression partielle de l’oxygène dans l’air alvéolaire est d’environ 104 mm Hg, alors que la pression partielle du sang oxygéné dans les veines pulmonaires est d’environ 100 mm Hg. Lorsque la ventilation est suffisante, l’oxygène pénètre dans les alvéoles à un rythme élevé, et la pression partielle de l’oxygène dans les alvéoles reste élevée. En revanche, lorsque la ventilation est insuffisante, la pression partielle de l’oxygène dans les alvéoles diminue. Sans la grande différence de pression partielle entre les alvéoles et le sang, l’oxygène ne diffuse pas efficacement à travers la membrane respiratoire. L’organisme dispose de mécanismes qui permettent de contrer ce problème.
Lorsque la ventilation n’est pas suffisante pour une alvéole, l’organisme redirige le flux sanguin vers les alvéoles qui reçoivent une ventilation suffisante. Cela se fait par la constriction des artérioles pulmonaires qui desservent l’alvéole dysfonctionnelle, ce qui redirige le sang vers d’autres alvéoles qui ont une ventilation suffisante. Dans le même temps, les artérioles pulmonaires qui desservent les alvéoles recevant une ventilation suffisante se vasodilatent, ce qui permet d’augmenter le débit sanguin. Des facteurs tels que le dioxyde de carbone, l’oxygène et les niveaux de pH peuvent tous servir de stimuli pour ajuster le flux sanguin dans les réseaux capillaires associés aux alvéoles.
La ventilation est régulée par le diamètre des voies respiratoires, tandis que la perfusion est régulée par le diamètre des vaisseaux sanguins. Le diamètre des bronchioles est sensible à la pression partielle du dioxyde de carbone dans les alvéoles. Une pression partielle plus élevée de dioxyde de carbone dans les alvéoles entraîne une augmentation du diamètre des bronchioles, tout comme une diminution du niveau d’oxygène dans l’approvisionnement en sang, ce qui permet au dioxyde de carbone d’être expiré du corps à un rythme plus élevé. Comme mentionné ci-dessus, une pression partielle d’oxygène plus élevée dans les alvéoles provoque la dilatation des artérioles pulmonaires, ce qui augmente le débit sanguin.
Échange de gaz
Les échanges gazeux se produisent à deux endroits dans l’organisme : dans les poumons, où l’oxygène est capté et le dioxyde de carbone rejeté au niveau de la membrane respiratoire, et dans les tissus, où l’oxygène est rejeté et le dioxyde de carbone capté. La respiration externe est l’échange de gaz avec le milieu extérieur, et se produit dans les alvéoles des poumons. La respiration interne est l’échange de gaz avec le milieu intérieur et se produit dans les tissus. L’échange réel de gaz se fait par simple diffusion. Aucune énergie n’est nécessaire pour faire passer l’oxygène ou le dioxyde de carbone à travers les membranes. Au contraire, ces gaz suivent des gradients de pression qui leur permettent de diffuser. L’anatomie du poumon maximise la diffusion des gaz : la membrane respiratoire est très perméable aux gaz, les membranes des capillaires respiratoires et sanguins sont très fines et la surface des poumons est importante.
Respiration externe
L’artère pulmonaire transporte le sang désoxygéné du cœur vers les poumons, où elle se ramifie et devient finalement le réseau capillaire composé de capillaires pulmonaires. Ces capillaires pulmonaires créent la membrane respiratoire avec les alvéoles (figure 22.22). Lorsque le sang est pompé à travers ce réseau capillaire, un échange gazeux se produit. Bien qu’une petite quantité d’oxygène puisse se dissoudre directement dans le plasma à partir des alvéoles, la plupart de l’oxygène est capté par les érythrocytes (globules rouges) et se lie à une protéine appelée hémoglobine. L’hémoglobine oxygénée est rouge, ce qui donne l’apparence générale d’un sang oxygéné rouge vif, qui retourne au cœur par les veines pulmonaires. Le dioxyde de carbone est libéré dans le sens inverse de l’oxygène, du sang vers les alvéoles. Une partie du dioxyde de carbone est reprise sur l’hémoglobine, mais il peut aussi être dissous dans le plasma ou être présent sous une forme transformée.
La respiration externe se produit en fonction des différences de pression partielle en oxygène et en dioxyde de carbone entre les alvéoles et le sang dans les capillaires pulmonaires.
Bien que la solubilité de l’oxygène dans le sang ne soit pas élevée, il existe une différence radicale entre la pression partielle de l’oxygène dans les alvéoles et dans le sang des capillaires pulmonaires. Cette différence est d’environ 64 mm Hg. La pression partielle de l’oxygène dans les alvéoles est d’environ 104 mm Hg, alors que sa pression partielle dans le sang des capillaires est d’environ 40 mm Hg. Cette grande différence de pression partielle crée un gradient de pression très fort qui fait que l’oxygène traverse rapidement la membrane respiratoire des alvéoles vers le sang.
La pression partielle du dioxyde de carbone est également différente entre l’air alvéolaire et le sang du capillaire. Cependant, la différence de pression partielle est inférieure à celle de l’oxygène, environ 5 mm Hg. La pression partielle du dioxyde de carbone dans le sang du capillaire est d’environ 45 mm Hg, alors que sa pression partielle dans les alvéoles est d’environ 40 mm Hg. Cependant, la solubilité du dioxyde de carbone est beaucoup plus grande que celle de l’oxygène – par un facteur d’environ 20 – à la fois dans le sang et dans les fluides alvéolaires. Par conséquent, les concentrations relatives d’oxygène et de dioxyde de carbone qui diffusent à travers la membrane respiratoire sont similaires.
Cette grande différence de pression partielle crée un gradient de pression très fort qui fait que l’oxygène traverse rapidement la membrane respiratoire des alvéoles vers le sang. La pression partielle du dioxyde de carbone est également différente entre l’air alvéolaire et le sang du capillaire. Cependant, la différence de pression partielle est inférieure à celle de l’oxygène, environ 5 mm Hg. La pression partielle du dioxyde de carbone dans le sang du capillaire est d’environ 45 mm Hg, alors que sa pression partielle dans les alvéoles est d’environ 40 mm Hg. Cependant, la solubilité du dioxyde de carbone est beaucoup plus grande que celle de l’oxygène – par un facteur d’environ 20 – tant dans le sang que dans les fluides alvéolaires. Par conséquent, les concentrations relatives d’oxygène et de dioxyde de carbone qui diffusent à travers la membrane respiratoire sont similaires.
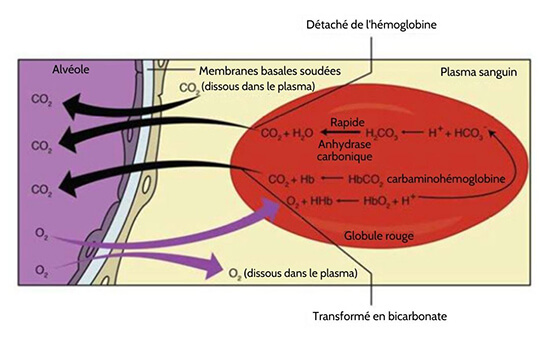
Figure 22.22 Respiration externe Dans la respiration interne, l’oxygène diffuse à travers la membrane respiratoire de l’alvéole vers le capillaire, tandis que le dioxyde de carbone diffuse du capillaire vers l’alvéole.
Respiration interne
La respiration interne est un échange gazeux qui se produit au niveau des tissus de l’organisme (Figure 22.23). Tout comme la respiration externe, la respiration interne se produit également sous forme de simple diffusion en raison d’un gradient de pression partielle. Cependant, les gradients de pression partielle sont opposés à ceux présents au niveau de la membrane respiratoire. La pression partielle de l’oxygène dans les tissus est faible, environ 40 mm Hg, car l’oxygène est continuellement utilisé pour la respiration cellulaire. En revanche, la pression partielle de l’oxygène dans le sang est d’environ 100 mm Hg. Cela crée un gradient de pression qui entraîne la dissociation de l’oxygène de l’hémoglobine, sa diffusion hors du sang, sa traversée de l’espace interstitiel et son entrée dans les tissus. L’hémoglobine à laquelle peu d’oxygène est lié perd beaucoup de sa brillance, de sorte que le sang qui retourne au cœur est de couleur bordeaux.
Étant donné que la respiration cellulaire produit continuellement du dimide de carbone, la pression partielle du dimide de carbone est plus faible dans le sang qu’elle ne l’est dans le tissu, ce qui fait que le dioxyde de carbone diffuse hors du tissu, traverse le liquide interstitiel et passe dans le sang. Il est ensuite ramené vers les poumons, soit lié à l’hémoglobine, soit dissous dans le plasma, soit sous une forme transformée. Au moment où le sang revient au cœur, la pression partielle de l’oxygène est revenue à environ 40 mm Hg et celle du dioxyde de carbone à environ 45 mm Hg. Le sang est ensuite pompé vers les poumons pour être à nouveau oxygéné pendant la respiration externe.
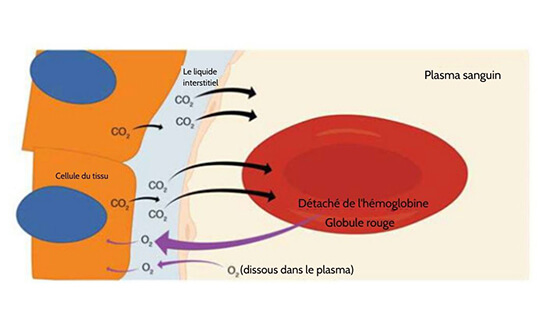
Figure 22.23 Respiration interne L’oxygène diffuse hors du capillaire et dans les cellules, tandis que le dioxyde de carbone diffuse hors des cellules et dans le capillaire.
Quelques notions de physique de base sur la respiration et ses avantages :
- La pression de l’air va de haut en bas.
- Une respiration lente augmente la réponse parasympathique (expiration) et diminue la réponse sympathique (inspiration).
- Essoufflement en période de stress : notre respiration devient superficielle.
- Trois systèmes qui bénéficient considérablement d’une bonne respiration : cardiovasculaire, respiratoire, nerveux.
- L’extension de l’expiration met l’accent sur une expiration plus longue.
- Améliore la variabilité de la fréquence cardiaque, car de nombreuses personnes ont une fréquence respiratoire plus élevée, ce qui peut augmenter la réponse du corps au stress.
- Aide à gérer l’hypertension artérielle.
- Aide à gérer les rythmes cardiaques rapides.
- Aide à réduire les indigestions.
- Joue un rôle dans la réduction du stress.
- Gère la colère, la frustration, l’agitation.
- Crises de panique.
- TDAH
La respiration diaphragmatique (1)
> également appelée respiration ventrale. Posez une main sur la poitrine, l’autre sur le ventre et toussez. 3-5 minutes en regardant la télévision.
Technique de concentration de la respiration (2)
> (narines alternées G+D. Comptez : 4 (inspirez 1 narine), 8 (maintenez les deux fermées), 8 (expirez l’opposé).
[ répétez en inspirant avec la narine qui vient d’être expirée ]. Cela peut être 6, 12, 12 ou un autre rythme. 3 minutes suffisent.
Le souffle du lion (3)
> Inspirez avec le nez, ouvrez grand la bouche, tirez la langue, croisez les yeux, faites un bruit. Faites cela 3 fois par jour.
Respiration alternée des narines (4)
> Il s’agit d’une technique de yoga. Mettez-vous dans une position assise confortable, étendez la colonne vertébrale, détendez les mains sur les genoux, les paumes vers le haut. Veillez à la bonne configuration des mains et des doigts.
Respiration égale Pranayam
> [ Facile ] Asseyez-vous sur le sol ou sur une chaise, avec la colonne vertébrale droite. Fermez les yeux pour une meilleure concentration. Temps d’inspiration et d’expiration égaux. Répétez 10 fois. Essayez d’augmenter le nombre d’inspirations/expirations avec la pratique.
Souffle de Sheetali (6)
> Asseyez-vous, les mains sur les genoux. Roulez votre langue pour lui donner la forme d’un tube. Inspirez et remplissez les poumons d’air au maximum de leur capacité. Fermez la bouche et expirez lentement par les narines.
Brahmari – le souffle de l’abeille qui bourdonne (7)
Respiration profonde (variation du diaphragme) (8)
Cohérence cardiaque (9)
Technique Buteyko
